Instabilité Chronique Ligamentoplastie

Instabilité Chronique Ligamentoplastie
02

Introduction
La cheville est une entité anatomique complexe, dont la congruence et stabilité sont assurées par la mortaise tibio-astragalienne osseuse constituée par la pince bimalléolaire et un ensemble de ligaments assurant la stabilité de celle-ci dans le plan frontal et transversal.
Dans le cas de traumatismes répétés, et/ou mal pris en charge, il peut apparaître une instabilité chronique de la cheville. Cette instabilité correspond à une appréhension à l’appui lors de certains mouvements ou d’une tendance aux entorses à répétition, mais dans le cas de traumatismes mineurs.
Mal prise en charge une laxité chronique de la cheville aboutit à une arthrose précoce de la cheville.
Modalités
Un bilan clinique et radiographique sera réalisé au cours d’une consultation pré opératoire.
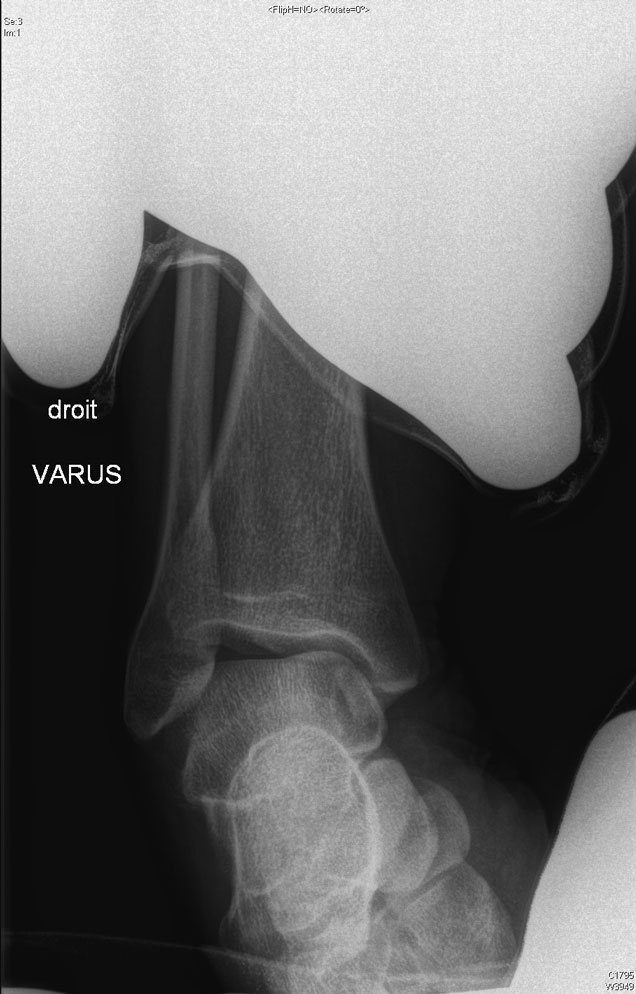
Des examens radiographiques complémentaires sont nécessaires pour valider l’indication chirurgicale, comme les clichés radiographiques en stress valgus-varus, et tiroirs antérieur et postérieur.
Parfois un arthroscanner et une IRM de la cheville sont réalisés et permettent de localiser avec précision les lésions cartilagineuses et ligamentaires associées.
La chirurgie peut être réalisée dans la grande majorité des cas, en ambulatoire sous anesthésie locorégionale, elle dure moins d’une heure.
Souvent, une simple ligamentoplastie réalisée au dépend d’un hémi-tendon du court fibulaire est suffisante.
On réalise un abord latéral de la cheville, on prélève une moitié de tendon qui renforcera le plan collatéral latéral et stabilisera ainsi la cheville. Le périoste ou le rétinaculum des extenseurs peuvent être aussi utilisés à cet effet.
En cas de déformation majeure de l’arrière pied, une correction de ce trouble d’axe est associée au geste de ligamentoplastie. Les lésions chondrales sont traitées par arthroscopie.
En fin d’intervention, une attelle plâtrée est réalisée pour 6 semaines.
Suites
Les suites sont simples et nécessitent un traitement antalgique et anti-inflammatoire associé à une héparinothérapie préventive. Les soins de pansement sont réalisés tous les deux jours à domicile par une infirmière, jusqu’à cicatrisation complète.
La rééducation débute alors de façon douce et passive, sans appui pour 4 à 6 semaines.
La remise en charge est réalisée ensuite progressivement avec l’aide d’une botte de marche et de cannes béquilles.
La reprise des activités sportives est prévue entre 6 semaines pour le vélo et la natation et 3 mois pour la reprise de la course sur terrain plat avec chaussage adapté.
Objectifs
Une cheville stable et indolore au bout de 3 mois, c’est à cette période que les patients oublient leur intervention. Les mobilités de cheville dépendent de votre implication dans la rééducation kinésithérapique, vos progrès sont surveillés régulièrement par votre chirurgien.
Les complications
Les résultats sur l’instabilité sont excellents à long terme, en revanche il n’est pas rare de voir persister des douleurs légères à la mobilisation de la cheville ou lors des activités sportives.
Ces douleurs sont souvent dues à des lésions chondrales localisées au niveau du dôme talien ou du pilon tibial.
Par ailleurs citons les complications les plus fréquentes rencontrées :
Les complications thromboemboliques : une prévention de ces complications est réalisée par mise en place d’une héparinothérapie préventive
Désunion cicatricielle : favorisée par le tabac, le diabète ou l’insuffisance vasculaire. Elles sont prévenues par la surveillance médicale et paramédicale régulière lors des soins de pansement.
La raideur de la cheville : favorisée par l’immobilisation malheureusement nécessaire pour la bonne cicatrisation de la ligamentoplastie. La rééducation kinésithérapique permet de récupérer une bonne mobilité au niveau de l’articulation, néanmoins il peut persister parfois une raideur articulaire résiduelle malgré une rééducation bien conduite.
Lésions nerveuses : complications rares, ces lésions des nerfs fibulaire superficiel et sural sont responsables d’une insensibilité péri-cicatricielle, ou de sensations comme des fourmillements ou des picotements. Ces sensations disparaissent en quelques mois.
Il peut apparaître aussi un névrome péri-cicatriciel (rare)
L’infection : cette complication rare nécessite une prise en charge médico-chirurgicale spécifique avec lavage chirurgical et antibiothérapie prolongée.
En bref
 HospitalisationAmbulatoire
HospitalisationAmbulatoire  Anesthésie6 à 12 semaines
Anesthésie6 à 12 semaines  Temps opératoire6 à 12 semaines
Temps opératoire6 à 12 semaines  Reprise du sport6 à 12 semaines
Reprise du sport6 à 12 semaines
FAQ
Fiche(s) technique(s)
 Fiche technique 1
Fiche technique 1